Chronic Fatigue Syndrom (CFS)Ursachen, Symptome, CFS-Verdacht, Therapiemöglichkeiten
Aktuelles: Interview – Chronische Erschöpfung bei MS
Ähnlich wie bei der CFS leiden auch MS-Patienten häufig unter chronischer Müdigkeit und Erschöpfung (Chronic Fatigue). In diesem Interview vom Multiple Sklerose Online Kongress 2019 erklärt Frau Gaudin*
- die wichtigsten Unterschiede zu Burnout, Depression und HPU,
- die wichtigsten Symptome und
- Ursachen des Erschöpfungssyndroms.
Warum bin ich ständig müde?
Permanente Müdigkeit und Erschöpfung können verschiedene Ursachen haben.
Wenn eine belastende Grunderkrankung wie z.B. Krebs, Multiple Sklerose (MS) oder eine Herzinsuffizienz dahinter steckt, sprechen wir von einer „Fatigue“ (Fatigue = Mattigkeit, Müdigkeit). Vergleichsweise häufig vom Fatigue-Syndrom betroffen sind Krebspatienten, die sich einer Chemotherapie unterziehen sowie MS-Patienten, die mit Interferon behandelt werden.
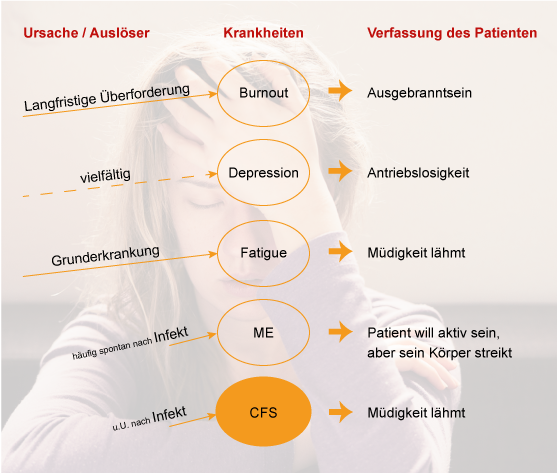
Tritt das Erschöpfungsgefühl nach einer längeren – oft seit Jahren bestehenden – Überforderung auf, haben wir es möglicherweise mit einem Burnout-Syndrom zu tun.
Weit weniger bekannt – und daher auch häufig übersehen – ist die Myalgische Enzephalomyelitis (ME). Ihr wichtigstes Kennzeichen ist die massive und anhaltende Erschöpfung, die bereits nach geringer Anstrengung auftritt und typischerweise von Schmerzen und anderen Symptomen begleitet wird.
Ein weiterer möglicher Grund für ständige Müdigkeit ist das Chronic Fatigue Syndrom (CFS), das üblicherweise mit der ME unter dem Sammelbegriff CFS/ME zusammengefasst wird, obwohl einige deutliche Unterschiede in der Symptomatik für eine Differenzierung der beiden Krankheiten sprechen.

Was steckt hinter dem Chronic Fatigue Syndrom?
Beim Chronic Fatigue Syndrom (CFS) sprechen wir von einem mindestens seit 3 Monaten bestehenden Symptomenkomplex, bei der die permanente Müdigkeit im Vordergrund steht. Entsprechend schwer fällt es den Patienten, in ihrem Alltag in die Gänge zu kommen. Wie der Name „Syndrom“ schon sagt, gesellen sich zur Müdigkeit und Erschöpfung noch weitere Symptome wie Schmerzen, Konzentrations- und Verdauungsstörungen hinzu, auf die ich weiter unten näher eingehen werde.
Hier hört die Klarheit aber auch schon bald auf. Wir wissen weder genau, wie häufig das CFS ist (Schätzungen gehen von 0,7 – 3 % aus), noch wie es genau entsteht. Bislang gibt es keinen spezifischen Test, keine Leitlinien zur Diagnose und auch keine zugelassene Therapie. Trotz mehrerer Anläufe konnte man sich bislang noch nicht auf einen einheitlichen Kriterienkatalog einigen.
Vergleichsweise häufig werden die kanadischen Kriterien herangezogen. Diese verbinden mit einem CFS:
- deutliche, neu aufgetretene körperlichen oder geistige Erschöpfung, die eine verringerte Aktivität zur Folge hat
- andauernde oder wiederkehrende Symptome
- keine sichtbare/bekannte Ursache
Wenn nicht einmal die Kriterien des CFS gesichert sind, wundert es nicht, dass die Abgrenzung des CFS gegenüber ähnlichen Krankheitsbildern schwer fällt. In der internationale Klassifikation (ICD 10), die Ärzte und Therapeuten zur Abrechnung mit den Krankenkassen nutzen, werden unter CFS unter anderem das chronische Müdigkeitssyndrom bei Immundysfunktion, die benigne myalgische Enzephalomyelitis und das postvirale Müdigkeitssyndrom subsummiert (ICD: G93.3; Stand 2017). Hier dürfte noch einige Forschungsarbeit nötig sein, um zum Wohle der Patienten für mehr Klarheit in der Diagnose und für eine verlässliche Therapie zu sorgen.
Wie kommt es zum CFS? – Ursachen und Risiken
Die genauen Ursachen des CFS sind bislang unbekannt. Immerhin weiß man, dass sowohl Kinder als auch Erwachsene am CFS erkranken können und dass Frauen öfter als Männer betroffen sind.
Die Einordung des Chronischen Müdigkeitssyndroms / Chronic fatique syndrome unter „Krankheiten des Nervensystems“ im Rahmen des ICD 10 deutet auf eine Beteiligung des Nervensystems hin. Auch das Immunsystem scheint eine gewisse Rolle beim Krankheitsgeschehen zu spielen. So zeigt rund ein Viertel der CFS/ME-Patienten einen Mangel an Immunglobulinen, einige leiden zudem unter schwer verlaufenden Infektionen. Einiges spricht dafür, dass auch Viren wie der Ebstein-Barr-Virus (Erreger des Pfeiffer-Drüsenfiebers) als Ursache oder Auslöser des CFS in Frage kommen. Auch der Energiestoffwechsel scheint bei einem Teil der CFS-Patienten gestört zu sein.
Um herauszufinden, welche Rolle der Stoffwechsel im Einzelfall bei einem CFS-Patienten spielt, nutze ich ergänzend gern den SO/check. In nur wenigen Minuten erhalte ich damit eine computergestützte Stoffwechselanalyse zu zahlreichen physiologischen Funktionen – inklusive Nährstoffbilanz und Belastung mit giftigen Metallen.

Worunter leiden CFS-Patienten? – Symptome
Hauptsymptom des Chonic Fatigue Syndroms sind die Müdigkeit („Fatique“) und Erschöpfung. Hinzukommen können:
- Muskelschmerzen, Gelenkschmerzen – wobei gängige Schmerzmittel wenig helfen
- Kopfschmerzen
- Konzentrations- und Wortfindungsstörungen
- Schlafstörungen – oft schmerzbedingt
- Gleichgewichtsstörungen
- erhöhte Licht- und Lärmempfindlichkeit
- Verdauungsbeschwerden ähnlich eines Reizdarms – z.B. Durchfall und/oder Verstopfung, Blähungen, Übelkeit, Krämpfe
- Unverträglichkeiten gegenüber Nahrungsmitteln, Medikamenten, Chemikalien
Manche CFS-Patienten leiden zusätzlich unter einer Fibromyalgie (mit Schmerzen im Bewegungsapparat) oder einem Reizdarm.
Wie stark die Symptome ausgeprägt sind, ist von Patient zu Patient sehr verschieden. Auch die Krankheitsverläufe variieren deutlich.
Was tun bei Verdacht auf CFS?
Die wenigsten CFS-Patienten kommen bereits mit dieser Diagnose in meine Praxis. Die meisten vermuten eine Depression, Überforderung (Burnout) oder ähnliches hinter ihren Beschwerden. Hinzu kommt, dass die CFS nach wie vor im Bewusstsein vieler Ärzte und Therapeuten noch keine große Rolle spielt, so dass die Diagnose CFS/ME oft sehr spät gestellt wird.
Um zum Wohle der verunsicherten Patienten rasch für Klarheit zu sorgen, verweise ich Patienten mit Symptomen, die auf ein CFS oder eine ME hindeuten zunächst zur weiteren Abklärung an die Immundefekt Ambulanz der Berliner Charité. Sobald die CFS-Diagnose offiziell feststeht, betreue ich die Patienten weiter in meiner Praxis. Dieses Vorgehen verschafft den Patienten einige wesentliche Vorteile:
- Sie selbst erfahren möglichst bald, was mit ihnen los ist.
- Sie erhalten eine von öffentlicher Seite anerkannte Diagnose, die z.B. für eine Krankschreibung wichtig ist.
- Die gesicherte Diagnose liefert die Basis für die Auswahl der Therapien.
Behandlung von CFS-Patienten in meiner Praxis
Mit das Wichtigste ist es für mich, CFS-Patienten mit ihrer Erkrankung ernst zu nehmen. Vielen hilft es schon, wenn sie endlich wissen, was sie haben, und verstehen, warum sie ständig müde sind – auch wenn es bislang keine Leitlinien und keine für die CFS zugelassene Therapie gibt. Entsprechend den bisherigen Erkenntnissen richten sich die schulmedizinischen und naturheilkundlichen Therapieansätze bislang v.a. auf das Immunsystem und den Energiehaushalt. Vorrangiges Ziel ist es dabei, die Beschwerden der CFS-Patienten zu reduzieren und ihre Lebensqualität zu verbessern.
Therapieziele sind demnach:
- Schmerzlinderung
- Verbesserung von Schlaf und Konzentration
- Verringerung der Müdigkeit
- Steigerung der Aktivität
- Abwehrstärkung
Akupunktur und Procain-Basen-Infusionen
In meiner Praxis setze ich bei Schmerzen vor allem Akupunktur und Procain-Basen-Infusionen ein. Wenn es gelingt, die Schmerzen zu reduzieren, verbessert sich in der Regel auch die Schlafqualität.
Homöopathie
Je nach Symptomatik ergänze ich die Therapie durch ausgewählte homöopathische Komplexmittel, die auf die jeweiligen Symptome abgestimmt sind (z.B. Entzündungen, Schmerzen, Verdauungsbeschwerden, Schlafprobleme).
Moderate Bewegungstherapie beim CFS
Mit einer moderaten, langsam ansteigenden Bewegungstherapie soll der CFS-Patient nach und nach zu mehr Aktivität angeregt werden, ohne überfordert zu werden.
Immunsystem im Fokus
Da einiges auf die Beteiligung des Immunsystems beim CFS hindeutet, wird derzeit in Norwegen bzw. an der Berliner Charité am Einsatz von Antikörpern und hochdosierten Immunglobulinen geforscht.
In meiner Praxis arbeite ich vor allem mit Vitaminen und Mineralien, die für eine normale Funktion des Immunsystems benötig werden. Zu nennen sind hier insbesondere Vitamin B1, B6, B12, Vitamin D, Eisen und Zink, die bei CFS-Patienten öfter in unzureichender Menge vorhanden sind und die bei Bedarf substituiert werden sollten. Ohnehin sollten CFS-Patienten auf eine gesunde, nährstoffreiche Ernährung (z.B. mediterrane Küche mit viel frischem Gemüse und Obst) achten.
Darüber hinaus kommt in meiner Praxis bei Abwehrschwäche die Ozon-Sauerstoff-Therapie mit Eigenblut (Große Eigenbluttherapie) zum Einsatz, die schulmedizinisch jedoch nicht anerkannt ist.

Nährstoffe im Energiehaushalt
Die Zentrale unseres Energiehaushaltes liegt in den Mitochondrien, den sogenannten Kraftwerken der Zelle. Je nach Ausgangslage führe ich den Patienten gezielt Substanzen zu, die an der Energiegewinnung in den Mitochondrien beteiligt sind (z.B. NADH, Coenzym Q10 und Ribose).
Falls ein entsprechender Mangel besteht, kommen Vitamin B1 (Thiamin), Vitamin B6, Vitamin B12, Vitamin C und Eisen hinzu, die unser Körper für einen intakten Energiehaushalt benötigt.

Hilfe beim Umgang mit der Krankheit
Ein großes Problem ist für CFS-Patienten das Unverständnis, auf das sie in ihrem Umfeld – bei Angehörigen, Freunden, Partner und bei der Arbeit – stoßen. Immer wieder müssen sie erleben, wie ihre Krankheit bagatellisiert, als „harmlos“ oder als eine Frage des Willens abgetan wird. Hier ist es mir wichtig, für Aufklärung zu sorgen und dem Patienten den Rücken zu stärken.
Unter Umständen kann für Patienten, denen der Umgang mit ihrer Krankheit schwer fällt, eine kognitive Verhaltenstherapie helfen. Mit Hilfe von Entspannungstechniken können Patienten lernen, besser mit Stress im Alltag umzugehen. Hierzu berate ich Sie gern!
Darüber hinaus ist es mir wichtig, dass CFS-Patienten ein Gespür dafür entwickeln, welche Belastung (z.B. Bewegung) ihnen gut tut und wo ihre Grenzen liegen. Insbesondere nach einem Infekt und unter Stress sollten Betroffene darauf achten, sich nicht zu überfordern.

*Zur Klarstellung: Melanie Woscidlo spricht Frau Gaudin im Interview regelmäßig mit dem Dr.-Titel an. Frau Gaudin hat zwar Medizin studiert, aber keinen Dr-Titel.